Le insidie della notte
 Lo scandire della vita è dato da orologi biologici mirabilmente sincroni col sole e con le stagioni: così è noto il ritmo sonno-veglia, lo yin e yang degli orientali, i due sistemi nervoso autonomi che si danno il cambio nella gestione degli equilibri neuro-ormono-umorali, il simpatico che controlla la vita diurna e il parasimpatico che condiziona la vita notturna.
Lo scandire della vita è dato da orologi biologici mirabilmente sincroni col sole e con le stagioni: così è noto il ritmo sonno-veglia, lo yin e yang degli orientali, i due sistemi nervoso autonomi che si danno il cambio nella gestione degli equilibri neuro-ormono-umorali, il simpatico che controlla la vita diurna e il parasimpatico che condiziona la vita notturna.
La notte coincide con la riduzione dell’attività psico motoria: il corpo ha bisogno del sonno ristoratore. Il sistema nervoso riorganizza le memorie del giorno che scorrono in modo casuale generando immagini e profondità nuove che talvolta irrompono nella coscienza generando sogni o soluzioni a problemi irrisolvibili di giorno.
Il corpo giace esanime riverso e immobile nel vano tentativo di trovare una posizione confortevole
Il sonno è peraltro una condizione da un lato fisiologica e dunque necessaria e dall’altro un evento che può essere difficile da raggiungere potendosi sperimentare una incapacità di rilassamento necessario nella prima fase dell’addormentamento.
Nella notte si mescolano eventi di riduzione delle attività vitali, quali la respirazione ed il battito cardiaco influenzati dalla attività del vago che può per contro incrementare la produzione di acido della mucosa gastrica ed condizionare eventuali patologie di reflusso, con altri paradossi caratterizzati da ipermobilità, sogni ed aumento di battito cardiaco e pressione (Fase REM).
E la notte controlla i ritmi circadiani ormonali, quelli del cortisone che tende a spegnersi toccando la minima concentrazione durante la notte per poi riaccendersi con lo ‘sparo’ mattutino 1 ora prima del risveglio (questo cortisone può essere causa della ‘dome glicemia‘) mentre l’ormone somatotropo viene tipicamente prodotto nella notte ed il sonno del giovane è necessario per la sua crescita.
cortisone che tende a spegnersi toccando la minima concentrazione durante la notte per poi riaccendersi con lo ‘sparo’ mattutino 1 ora prima del risveglio (questo cortisone può essere causa della ‘dome glicemia‘) mentre l’ormone somatotropo viene tipicamente prodotto nella notte ed il sonno del giovane è necessario per la sua crescita.
La posizione assunta dal corpo nella notte condiziona nel tempo la postura delle spalle e della colonna specialmente quella cervicale: associata alla mancanza di movimento può influenzare negativamente la fluidità del movimento articolare specie al mattino.
L’addormentamento dell’anulare e del mignolo della mano possono essere l’espressione di una compressione del N.Ulnare nel suo decorso soprattutto a livello della spalla. La postura cervicale è intimamente correlata alla masticazione può indurre iperattività muscolari sia nei muscoli masticatori (bruxismo)o contratture nei muscoli che attengono all’equilibrio della testa quali lo sternocleido mastoideo o il trapezio.
La notte che placa il dolore funzionale e ne esalta altri tipicamente notturni: il mal di denti si accentua con la posizione supina legata ad una redistribuzione del sangue maggiore nella regione della testa. Ma il dolore, specie quello cronico interferisce con il sonno ‘ristoratore’ ed aggrava la percezione di sé del paziente e l’arousal neuromotorio.

Il sonno si caratterizza per 5 fasi: la fase REM, l’ultima, coincide con il sogno e con fasi di eccitazione motoria, e la sua presenza condiziona il ricordo a lungo termine: come se quei processi notturni di riordino delle memorie del giorno fossero necessari per riorganizzare e catalogare i ricordi.
La mancanza della qualità del sonno influenza in maniera sostanziale la performance diurna e le funzioni neurologiche più nobili quali l’attenzione, la concentrazione e la memoria e può essere causa della cosiddetta ‘mild cognitive impairment ‘
Ma l’insidia più pericolosa è senza dubbio l’apnea notturna.
Il russamento, frequentemente associato all’apnea, è provocato dallo scivolamento indietro della mandibola e della lingua ed un rilassamento del palato molle e dei muscoli del faringe.
Il paziente dovrebbe evitare il decubito supino e fare un esame della qualità del sonno (può bastare un dispositivo tipo holter che misura il numero degli eventi, la durata e l’ossigenazione del sangue)
Nella notte sia per la prevalenza del vago sia per la sospensione del sistema corticale superiore, la respirazione è del tutto automatica, affidata a dei sensori che registrano le variazioni di ossigeno e di anidride carbonica.
Apnea è come andare sott’acqua per molti secondi talora minuti! Di giorno il cervello sa immediatamente percepire per quanto tempo si può stare sott’acqua ma la notte no.
Tutto cambia, avvengono fenomeni del tutto autonomi: progressivo aumento della pressione arteriosa, aumento del battito cardiaco e tentativo di aumento del calibro delle piccole arteriole per compensare l’innalzamento della anidride carbonica e la riduzione dell’ossigeno del sangue.
Perdurando l’apnea il cervello viene allarmato, il risveglio improvviso e la sensazione di fame d’aria e di disorientamento: la respirazione che riprende normalizza il quadro e il sonno tende a riconquistare il suo spazio: fase 1, fase 2 generalmente alla terza fase l’apnea può ripresentarsi riattivando il quadro.
L’apnea non è priva di conseguenze sia a lungo termine che immediate: la mancanza cronica di ossigeno viene interpretata dall’organismo come se il numero dei globuli rossi (GR) fosse insufficiente: il rene produce l’EPO (un ormone) e l’aumento dei GR incide sulla viscosità del sangue (pericolo di trombosi) e sulla Pressione Arteriosa (PA) con affaticamento dell’azione di pompa del cuore.

L’abbassamento della Po2 determina un immediato aumento della PA con aumentato rischio cardiovascolare fino alla morte improvvisa.
I continui risvegli attivano il sistema simpatico che da un lato sostiene la pressione arteriosa e dall’altro è responsabile del quadro di allarme o di risposta allo stress di Selye (l’apparente paradosso è che poi la persona lamenta disturbi vari quali ad esempio nell’erezione che vengono interpretati o psicologicamente o urologicamente ma non in chiave di apnea): la persona fa brevi sonni agitati e spesso finisce rassegnato a leggere o guardare la TV: il sorgere del sole è da un lato un sollievo e dall’altro la persona avverte una sottile stanchezza che pervade il corpo.

La privazione di sonno incide sulla capacità di attenzione e di concentrazione configurando una ‘mild cognitive impairment‘: la guida può divenire pericolosa e la persona tende a frequenti appisolamenti appena cala il rumore di fondo del giorno. Tipicamente il teatro o il cinema che una volta interessavano ora diventano l’occasione per una dormitina.
Il disturbo di concentrazione e di attenzione possono determinare incapacità decisionali e la memoria a breve termine tende ad affievolirsi fino ad annullarsi: tipicamente il soggetto tende a non ricordare eventi recenti o nomi propri.

L’apnea notturna, poco nota ai medici di base, tipica della sfera notturna che, forse a torto, considerata un’area neutra, ma istintivamente percepita come difficile e riassunta nella frase ‘se supera la notte..’, può essere una frontiera di nuovi orizzonti in ambito medico e che possono ampliare le prospettive di comprensione di patologie apparentemente oscure.
L’apnea va studiata sia dall’Otorino, dal Medico Odontoiatra e in Medicina del sonno: come detto, dispositivi tipo Holter possono essere forniti al paziente per una diagnosi iniziale.
L’indice di gravità può consigliare ulteriori approfondimenti in sede di medicina del sonno.
I presidi terapeutici medici per l’apnea sono sostanzialmente due:
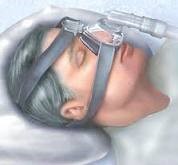
C-PAP: un elettromedicale che si avvale di una maschera che manda aria a pressione mantenendo pervio il faringe ed impedendo il collasso posteriore della lingua e della mandibola e la conseguente occlusione della glottide.
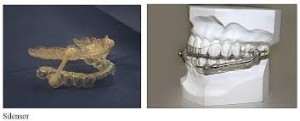
MAD (Mandibular Advanced Device) dispositivi prodotti dal dentista che impediscono l’arretramento della mandibola impedendo anche il rovesciamento della lingua.
L’uso dei dispositivi va fatto sotto controllo delle rispettive competenze mediche ed il ruolo del dentista va necessariamente ampliato e compreso dalla classe medica e dai pazienti per il compito cruciale che può svolgere nel miglioramento della qualità della vita di persone colpite dall’apnea notturna.